podskórny tag RFID – czyli udany wywiad od pacjenta nieprzytomnego
Opublikowane: 18 marca 2009 Filed under: Inne | Tags: dla pacjenta, Nowe Technologie Dodaj komentarzTechnologia RFID zdobywa co raz większą popularność, nie tylko do znakowania towarów w magazynach, przesyłek w firmach logistycznych czy bydła na pastwiskach. Jak się okazuje jest ona również niezwykle pomocna w stanach zagrożenia życia takich jak śpiączkach hipoglikemicznych czy DKA (cukrzycowa kwasiaca ketonowa).
Zasada działania RFID opiera się na zjawisku indukcji elektromagnetycznej. Transpondery, czyli malutki nadajnik zbudowany z miedzi i silikonu, posiada swój własny unikalny numer. Gdy znajdzie się on w zasięgu pola elektromagnetycznej emitowanego z czytnika, dochodzi do indukcji prądu, zgromadzenie w kondensatorze i wyemitowania zwrotnie informacji z unikalnym numerem – niczym odbicie światła od lustra o unikalnym kształcie.
Firmą, która rozwija medyczne zastosowania RFID w identyfikacji pacjentów jest VeriChip Corp, więcej na: http://www.verichipcorp.com
W medycynie transpondery, inaczej tagi lub chipy RFID – wykorzystywane są do identyfikowania pacjentów. Poniżej jeden z przykładów na działanie takiego rozwiązania:
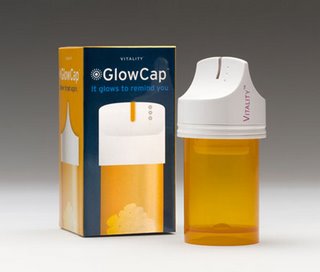
Glowcap CONNECT™ – sposób na zapominalskich pacjentów
Opublikowane: 13 marca 2009 Filed under: Inne | Tags: dla pacjenta, Nowe Technologie, Prywatna Praktyka Dodaj komentarztrafna diagnoza – ważne
przepisanie odpowiedniego leku – jeszcze ważniejsze
pewność, że pacjent stosuje się do zaleceń i regularnie bierze lek – kluczowe!
 O ile dwa pierwsze zależą w zasadzie tylko i wyłącznie od nas, naszych umiejętności i doświadczenia, o tyle na to czy nasz pacjent będzie pamiętał o wzięciu tabletki w zasadzie zbyt wielkiego wpływu nie mamy.
O ile dwa pierwsze zależą w zasadzie tylko i wyłącznie od nas, naszych umiejętności i doświadczenia, o tyle na to czy nasz pacjent będzie pamiętał o wzięciu tabletki w zasadzie zbyt wielkiego wpływu nie mamy.
Jak pokazują badanie, jednym z kluczowych powodów niepowodzenia w terapii chorób przewlekłych jest słaba współpraca z pacjentem (ang. compliance). Nie szukając daleko pominięcie co trzeciej dawki warfaryny czy tiklopidyny oznacza nieefektywną kontrolę INR, a przez to zwiększenie ryzyka incydentu zakrzepowo-zatorowego. Według badań ponad połowa pacjentów przyjmujących leki robi to niezgodnie z zaleceniami lekarza. Zobacz jak wygląda przestrzeganie dawkowania w zależności od choroby pacjenta: compliance.pdf
W odpowiedzi na ten problem powstało inteligentne rozwiązanie Glowcap Connect ™, które łączy w sobie system do przypominania o konieczności przyjęcia leku z podręcznym opakowaniem na tabletki. Poprzez sygnał dźwiękowy i wbudowaną lampę informuje on pacjenta, że nastała pora wzięcia lekarstwa. Alarm jest aktywny tak długo, aż pacjent nie otworzy pudełka i nie wyjmie z niego tabletki.
 Inteligentne opakowanie na leki zbiera informacje o regularności z jaką przyjmowane są tabletki i wysyła je bezpośrednio do lekarza oraz na serwer, skąd w formie cotygodniowych raportów przesyłane są do wiadomości pacjenta.
Inteligentne opakowanie na leki zbiera informacje o regularności z jaką przyjmowane są tabletki i wysyła je bezpośrednio do lekarza oraz na serwer, skąd w formie cotygodniowych raportów przesyłane są do wiadomości pacjenta.
Aktualnie dostępne są dwia opcje inteligentnych pojemników na lekarstwa.
1. GlowCap Solo – idealne gdy przyjmujemy jeden lek – np. aspirynę
2. GlowCap Connect – system, który przypomina o większej ilości leków oraz pozwala na ich pełne monitorowanie online.
Google Health | Google Zdrowie – przełom w eHealth?
Opublikowane: 14 lutego 2009 Filed under: Ogólne | Tags: dla pacjenta, Elektroniczna historia choroby, Prywatna Praktyka Dodaj komentarzTworzenie elektronicznych rekordów o historii zdrowia pacjenta jest bardzo gorącym, ale i kontrowersyjnym tematem. Dzieje tak głownie z powodu na charakter danych medycznych, które przez znakomitą większość postrzegane są jako bardzo osobiste, a co za tym idzie poufne.
Zobacz jak Google podchodzi do tego zagadnienia:
Przechowywanie informacji w formie elektronicznej wciąż jeszcze widziane jest jako mniej bezpieczne niż np. w formie papierowych dokumentów. Dane pod postacią bitów łatwo jest skopiować, usunąć czy modyfikować. Taką filozofię znajdujemy również w wykładni polskiego prawa zgodnie z którą wszystkie informacje medyczne, które przechowywane są elektronicznie muszą być archiwizowane w formie papierowej.
Mimo tych przeciwności informacje medyczne coraz częściej przybierają postać cyfrowych rekordów. Są one tańsze w przechowywaniu, dostępniejsze oraz łatwiejsze do analizy. W przypadku danych o zdrowiu pacjenta wydają się być to wysoce istotne cechy.
Większość tradycyjnych dokumentacji medycznych składa się z około dwudziestu stron A4, z czego połowa to wydruki danych laboratoryjnych czy wyników badań obrazowych. Zazwyczaj każdy pacjent posiada odrębną historię choroby w każdej placówce medycznej do której się udaje. Za każdym razem, gdy idzie do nowego lekarza od nowa spisywana jest historia jego choroby. Czasem udaje się „ściągnąć” kopie dokumentów z innych ośrodków zdrowia, gdzie uprzednio był on leczony. Zazwyczaj trwa to dłużej niż sama choroba z powodu, której zgłosił się do lekarza.
Zbieranie informacji o przyjmowanych przez pacjenta lekach pozwala nie tylko poznać na jakie cierpi choroby, ale również wykluczyć ewentualne interakcje pomiędzy nimi a nowo przypisanym lekiem. Brak listy aktualnie przyjmowanych leków czy też substancji na jakie jest uczulony zwiększa ryzyko podania preparatu, który może wywołać reakcję alergiczną. Dane elektroniczne wobec takiej sytuacji są nie do przecenienia, pozwalają bowiem na automatyczne przeszukanie listy leków oraz alergii i wyłapanie potencjalnych interakcji.
Poziom rozwoju cyfrowych systemów zbierania danych medycznych jest mocno zróżnicowany w zależności od kraju jaki bierzemy pod lupę.
W Stanach Zjednoczonych każdy ze szpitali posiada odrębny system zarządzania kartoteką pacjenta, często napisany od początku pod kątem potrzeb pacjenta.
W Wielkiej Brytanii istnieją pojedyncze sieci wymiany informacji o pacjencie w ramach sieci szpitali lub przychodni. Główny dostawca usług medycznych – NHS – wciąż jeszcze pracuje na tradycyjnych papierowych kartotekach.
Próbą wyjścia na przeciw zagubionym w tym gąszczu mało jasnych przepisów i systemów organizacyjnych stała się inicjatywa Goolgle pod nazwą Google Health.
Jest to narzędzie stworzone z myślą o pacjencie chcącym świadomie zarządzać swoim zdrowiem. Pozwala na prowadzenie elektronicznej historii swojej choroby, zawierającej informacje o przyjmowanych lekach, przebytych operacjach czy uczuleniach.
Wszystkie dane przechowywane są na zewnętrznych serwerach przez co pacjent posiada nieograniczonych dostęp do swoich danych z dowolnego miejsca na ziemi. Dzięki możliwości określenia wielopoziomowego dostępu do kartoteki może część lub całość zawartych w niej informacji udostępnić lekarzowi do którego się wybiera.
Jeżeli w przeszłości korzystał z usług wybranego szpitala, który posiada elektroniczną kartotekę pacjenta, może on zaimportować zgromadzone tam informacje wprost do swojego profilu na Google Health.
W ramach współpracy z zewnętrznymi podmiotami dostępny jest cały szereg aplikacji przydatnych w zarządzaniu swoim zdrowiem. Jak na przykład ePillBox, która przypomina o wzięciu leku wysyłając krótką wiadomość tekstową (sms).
Oficjalny start Google Health odbył się 18 maja 2008.
Wideo-relacja z tego wydarzenia:
Animacje Medyczne pomocne w rozmowie z pacjentem
Opublikowane: 1 stycznia 2009 Filed under: Ogólne | Tags: dla pacjenta, Na oddziale Dodaj komentarz Często się zdarza, że tłumaczymy pacjentowi na czym będzie polegał czekający go zabieg lub próbujemy opisać mechanizm w jakim doszło do jego choroby. Niestety nie zawsze udaje nam się osiągnąć zamierzony cel, nawet gdy zdecydujemy się sięgnąć po kartę i długopis. Być może warto jest w takich sytuacjach po prostu pokazać animację obrazującą omawiane zagadnienie. Idealnym źródłem animacji medycznych jest:
Często się zdarza, że tłumaczymy pacjentowi na czym będzie polegał czekający go zabieg lub próbujemy opisać mechanizm w jakim doszło do jego choroby. Niestety nie zawsze udaje nam się osiągnąć zamierzony cel, nawet gdy zdecydujemy się sięgnąć po kartę i długopis. Być może warto jest w takich sytuacjach po prostu pokazać animację obrazującą omawiane zagadnienie. Idealnym źródłem animacji medycznych jest:
http://catalog.nucleusinc.com
HF 2.0, czyli pacjent z niewydolnością serca w sieci
Opublikowane: 21 grudnia 2008 Filed under: Układ krążenia | Tags: dla pacjenta Dodaj komentarz Europejskie Towarzystwo Kardiologiczne uruchomiło innowacyjny serwis internetowy skierowany do pacjentów cierpiących z powodu niewydolności serca: www.heartfailurematters.org. Według najnowszych wytycznych ECS element opieki samodzielnej pacjenta (self-care management) stanowi kluczowy element w procesie leczenia długofalowego. Polega ona na szeregu działań w tym utrzymywaniu sprawności fizycznej pacjenta, unikaniu zachowań prowadzących do nasilenia niewydolności oraz umiejętności szybkiego rozpoznawania zaostrzenia choroby.
Europejskie Towarzystwo Kardiologiczne uruchomiło innowacyjny serwis internetowy skierowany do pacjentów cierpiących z powodu niewydolności serca: www.heartfailurematters.org. Według najnowszych wytycznych ECS element opieki samodzielnej pacjenta (self-care management) stanowi kluczowy element w procesie leczenia długofalowego. Polega ona na szeregu działań w tym utrzymywaniu sprawności fizycznej pacjenta, unikaniu zachowań prowadzących do nasilenia niewydolności oraz umiejętności szybkiego rozpoznawania zaostrzenia choroby.
Serwis w przyjazny sposób tłumaczy pacjentom jak mogą aktywnie współuczestniczyć w leczeniu choroby. Kładzie silny nacisk na edukację pacjenta i jego rodziny, zachęcając do aktywnego korzystania z doświadczenia i pomocy rejonowego personelu pielęgniarskiego.
Aktualne Polskie Towarzystwo Kardiologiczne jest w trakcie opracowywania polskiej wersji serwisu, która mogła by istotnie ułatwić prace polskich lekarzy w zakresie promowania opieki samodzielnej.