mHealth w praktyce czy tylko wizja? Oceń sam!
Opublikowane: 8 września 2012 Filed under: AI | Tags: Apple, dla pacjenta, Elektroniczna historia choroby, kaiser permanente, klinika&szpital, mHealth, Nowe Technologie, oddział, telemedycyna, urządzenia Dodaj komentarzRóżne są wyobrażenia o tym jak technologie mobilne mają szanse usprawnić sposób w jaki świadczymy opiekę zdrowotną. Mówimy o smartfonach, cyfryzacji danych medycznych, przenośnych urządzeniach medycznych, domowej diagnostyce chorego.
Ale jak sobie to wyobrażamy w praktyce?
Spójną wizję przedstawił Kaiser Permanente. Wizję wcale nie tak odległą:
GlassWing – nieinwazyjny pomiar stężenia hemoglobiny
Opublikowane: 10 lipca 2012 Filed under: Układ krążenia | Tags: badania przesiewowe, kardiologia, klinika&szpital, Na oddziale, Nowe Technologie 1 komentarzPobranie krwie jest jedną z tych procedur medycznych, których się najbardziej boimy, a mimo zlecana jest bardzo często. Są jednostki chorobowe, takie jak niedokrwistość, w których monitorowanie stężenia hemoglobiny we krwi wykonuje się kilka razy w miesiącu. Tak częste nakłuwanie żyły przekłada się nie tylko na cierpienie chorego, ale również ryzyko infekcji i miejscowych powikłań w miejscu wkłucia.
Urządzenie GlassWing eliminuje ten problem. Jest to pierwsze na świecie urządzenie, które pozwala na nieinwazyjny pomiar stężenia hemoglobiny we krwi chorego.
LifeWatch V: smartfon dla pacjenta
Opublikowane: 10 lipca 2012 Filed under: Układ krążenia | Tags: dla pacjenta, life-style, mHealth, Nowe Technologie, smartfon, smartphone, telemedycyna, urządzenia 1 komentarzFirma LifeWatch Technologies (Izrael) zaprezentowała najnowszy model urządzenia LifeWatch – urządzenia smartfon wyposażonego w funkcje monitorowania stanu zdrowia chorego. Poza podstawowymi funkcjami telefonu komórkowego oferuje dodatkowo:
- wykonanie zapisu EKG z automatyczną analizą i podaniem opisu
- oznaczenie glikemii
- pomiar saturacji krwi tętniczej
- ocenę zawartości tkanki tłuszczowej
- pomiar temperatury ciała
- przypomnienia o porze przyjmowania leków.
Relacje filmowe:
Dr Watson po europejsku
Opublikowane: 7 lipca 2012 Filed under: AI | Tags: klinika&szpital, Nowe Technologie, system ekspercki, telemedycyna, Watson 1 komentarzZnany z doniesień zza wielkiej wody ultrawydajny komputer Watson stworzony przez koncern IBM dysponuje mocą obliczeniową pozwalającą przeanalizować infomacje z 200 milionów stron w niespełna 3 sekundy. Tak gigantyczna wydajność zastosowana w medycynie pomaga lekarzom w szybszym podejmowaniu decyzji medycznych (Dr Watson: wsparcie w podejmowaniu decyzji medycznych). Silna promocja programu Watson sprawiła, że wiadomości o nim zdominowały światowe media. Okazuje się jednak, że po stronie europejskiej Atlantyku powstaje silna konkurencja dla amerykańskiego rozwiązania. W oparciu o program operacyjny innowacyjna gospodarka 2.3.3 „projekty w zakresie rozwoju zaawansowanych aplikacji i usług teleinformatycznych” powstał system ekspercki diagnostyki i leczenia chorób cywilizacyjnych. Jego elementem jest wirtualny asystent, który na podstawie wprowadzonych objawów, wywiadu chorobowego oraz wyników badań stawia wstępne rozpoznanie i nakierowuje lekarza na diagnozy, których być możę wogóle nie brał by pod uwagę. Rozwiązanie powstało w ramach działalności Wojskowej Akademii Technicznej w Warszawie. Jak mówi prof. Andrzej Walczak – prodziekan Wydziału Cybernetyki i szef projektu – jego szersza implementacja w polskich i europejskich szpitalach i klinikach jest potencjalnie możliwa poprzez udostępnienie dedykowanego interfejsu webowego z możliwością zdalnego logowania. Premiera jest oczekiwana w tym roku.
czytaj więcej: „Watson znad Wisły”, innowacyjni
Dr Watson: wsparcie w podejmowaniu decyzji medycznych
Opublikowane: 19 czerwca 2012 Filed under: AI | Tags: ciekawostki, decyzje, klinika&szpital, Nowe Technologie, Watson, wytyczne 2 KomentarzePostawienie trafnej diagnozy jest funkcją wiedzy, doświadczenia, logicznego myślenia, czasu, umiejętności zadawania pytań, zlecenia odpowiednich badań (a czasem szczęścia i przypadku). Znanych jest około 12 000 jednostek chorobowych opisanych na miliardach stron książek, czasopism i doniesień. Co 5 lat wiedza medyczna ulega podwojeniu. Zjawisko nazywane w języku angielskim „information overload” dotyczy medycyny silniej niż się powszechnie wydaje. Potrzebne są narzędzia, które pomogą w sprawnym podejmowaniu poruszaniu się w gąszczu stale aktualizowanej wiedzy i standardów postępowania.
W ramach projektu Watson firma IBM skonstruowała najbardziej wydajny komputer, którego moc obliczeniowa pozwala na przeglądanie i analizowanie 200 milionów stron informacji medycznych w niespełna 3 sekundy. Możliwości przekraczają zdolność analityczną jakiegokolwiek lekarza czy naukowca. Powstała koncepcja, by tego typu maszyna wspierała procesy decyzyjne lekarzy. Udostępnienie możliwości zadawania pytań poprzez interfejs webowy pozwoliłby na spopularyzowanie rozwiązania wśród lekarzy bez względu na miejsce ich pracy.
Jak działa Watson w praktyce? Dr. Herbert Chase z Colombia Medical School przedstawia ciekawy przypadek chorego.
Pierwsze pilotażowe wdrożenia sytemu Watson dostarczyły obiecujących wyników. Naturalnie zainteresowanie rozwiązaniem najsilniej wyrażone jest przez ubezpieczalnie zdrowotne, które liczą że poprzez optymalizację decyzji zredukują liczbę niepotrzebnych testów diagnostycznych oraz kosztownych błędów medycznych. Przykładem jest współpraca firmy WellPoint z IBM:
Czeka nas prawdziwa rewolucja…
Opublikowane: 11 czerwca 2012 Filed under: AI | Tags: ciekawostki, future of medicine, koltowski, Nowe Technologie Dodaj komentarzCzeka nas prawdziwa rewolucja: rewolucja medycyny, w której pacjent będzie jako pierwszy wiedział i decydował o sobie, o swojej chorobie, o swoim leczeniu. Rewolucja, w skutek której lekarz porzuci wygodną postawę wszechwiedzącego i apodyktycznego guru wydającego decyzje na podstawie historycznych danych populacyjnych. Rewolucja, dzięki której pacjent i lekarz staną się partnerami, gdzie ten drugi będzie co najwyżej doradcą biegle poruszającym się w meandrach informacyjnego Tsunami. To rewolucja, w której każda informacja medyczna znajdzie swoje odzwierciedlenie w postaci cyfrowego zapisu.
„My lekarze, stosujemy leki, o których tak mało wiemy, by leczyć choroby, o których wiemy jeszcze mniej, u chorych, o których nic nie wiemy.” Francois-Marie Arouet Voltaire – około 250 lat temu…
Medycyna jest ostatnim obszarem naszego życia, który nie zaczerpną nic z technologicznego przewrotu minionych 20 lat. Naszą poranną gazetę zastąpił news z portalu informacyjnego lub sms z wiadomościami. Papierowy bilet na samolot zastąpił QR kod na ekranie smartfonu. Wizytę w okienku banku zastąpiła bezpieczna witryna internetowa i token z numeryczną klawiaturą. Spotkanie ze znajomymi zastąpił wątek na Facebooku. Dyskusję nad projektem w firmie – telekonferencja. Rolkę filmu do aparatu fotograficznego – karta pamięci. Kasety i płyty CD – muzodajnia, sklep iTunes, Deezer, YouTube czy Spotify. Kartonową mapę drogową Polski – TomTom czy aplikacja na iPada. Bilet na koncert – bransoletka z chipem RFID. Banknoty i monety – zbliżeniowy tag zaszyty w plastikowej karcie PayPass. Kartkę z wakacji – email z załączonymi zdjęciami dzieciaków na plaży. Podręczny notatnik z kalendarzem – konto na gmailu i GoogleDocs. Fala cyfrowego tsunami niepowstrzymanie przetacza się przez każdy wymiar naszego bytu i działania.
A w sferze medycyny i opieki zdrowotnej? Nadal wyniki badań laboratoryjnych otrzymujemy na papierowej kartce. Nadal wypis ze szpitala jest wydrukiem z edytora tekstu lub odręcznie napisaną epikryzą. Nadal recepty wymagają stempla, parafki i muszą być zaniesione do apteki. Nadal Pacjent nosi tony kartek dokumentacji medycznej. Nadal wynik pomiaru z ciśnieniomierza jest ręcznie przepisywany do zeszyciku przez chorego. Nadal warunkiem przedłużenia recepty jest wizyta twarzą w twarz z lekarzem. Nadal zdjęcie rtg wykonuje się na kliszy tą samą technologią co film w rolce do aparatu. Nadal by zrobić ekg konieczna jest wizyta w gabinecie medycznym. Nadal przypadki chorych wymagają spotkania się kilku specjalistów w jednym pokoju. Nadal lek przepisywany jest na podstawie jego skuteczności w ogólnej populacji a nie w oparciu o indywidualny profil genetyczny chorego (genom). Nadal lekarze, by przeczytać polski podręcznik medyczny czy wydanie czasopisma naukowego biegną do biblioteki, księgarni lub w najlepszym wypadku do skrzynki pocztowej.
„Ucyfrowienie medycyny” jest tylko kwestią czasu. To proces, w wyniku którego każda informacja o pacjencie znajdzie swoją elektroniczną postać: wynik badania krwi, pomiar wzrostu i masy ciała, kształt i wymiar narządów wewnętrznych, prędkość krwi przepływającej przez jamy serca, wydolność metaboliczna komórek, sprawność pojedynczych genów czy obraz całego genomu.
I jeszcze jedna refleksja. Oglądając film przyrodniczy na YouTube widzimy banery reklam dotyczących sprzętu trekkingowego. Przekraczając debet w banku otrzymujemy propozycję linii kredytowej. Przeglądając po raz kolejny stronę internetową z wycieczką do Egiptu, na ekranie pojawia się zaproszenie do czatu z konsultantem gotowym zaproponować atrakcyjną cenę na wyjazd. Wszechobecna cyfryzacja pozwala na personalizację zawartości, relacji i interakcji.
Podobnie „cyfryzacja medycyny” przełoży się na jej personalizację. Wymiernym przejawem będzie indywidualizacja terapii, diety, dawek leków, częstości wizyt kontrolnych, zaleceń. Tym samym skończy się era leczenia średniej populacyjnej, dążenia do osiągnięcia wyznaczonych przez 99 percentyl norm laboratoryjnych, przypisywania tej samej terapii chorym dializowanym co pacjentom bez niewydolności nerek tylko dlatego, że brak jest badań subpopulacyjnych w nefrologii.
Z dużą ciekawością spoglądam w przyszłość medycyny. Tym bardziej jestem ciekawy jak szybko zmiany, których się spodziewam dotrą do nas i naszych pacjentów?
„FutureMD”
Scanadu: samomonitorowanie chorego bliżej niż nam się wydaje
Opublikowane: 6 czerwca 2012 Filed under: Ogólne | Tags: dla pacjenta, Nowe Technologie, self-monitoring, telemedycyna Dodaj komentarzKierunek w jakim rozwija się opieka zdrowotna niewątpliwie obejmuje przekazania coraz większej autonomii choremu w zakresie wykonywania podstawowych testów diagnostycznych. Już dziś pacjenci wykonują samodzielnie pomiary glikemii, wskaźnika INR, swojej wagi czy temperatury ciała. Bardziej zaawansowane elementy diagnostyki, jak ocena rytmu serca czy diagnostyka wysypki skórnej wcale nie tak odległe. Poniżej prezentacja grupy Scanadu stworzonej przez ludzi medycyny, przedsiębiorczości i nauk ścisłych. Wasze komentarze są zawsze mile widziane!
Stetoskop + EKG = Ekoscope(tm), szkiełko dla oka kardiologa
Opublikowane: 31 lipca 2011 Filed under: Układ krążenia | Tags: dla studenta, ekg, FDA, lekarz rodzinny, Na oddziale, Nowe Technologie, urządzenia Dodaj komentarzW trakcie tegorocznego zjazdu ACC 2011 (Nowy Orlean, US) zaprezentowano stetoskop, który przez obserwatorów została uznany za prekursora nowej generacji podręcznych urządzeń diagnostycznych dla kardiologów. Dotychczas za lidera w branży uznawane było rozwiązanie oferowane przez Thinklabs i Littman/3M, które pozwalają na nagrywanie i bezprzewodową transmisję zjawisk osłuchowych. Nowe urządzenie oferuje dodatkowo funkcję sześcioodprowadzeniowego EKG.
Prezentowany przez Dr Parace’a kieszonkowy stetoskop Ekoscope pozwala na elektroniczny zapis i wzmacnianie dźwięków w trakcie osłuchiwania klatki piersiowej pacjenta oraz synchronizację danych przez łącze USB z komputerem lub serwerem internetowym. Dodatkowo posiada trzy tryby rejestracji zapisu elektrokardiograficznego oraz dwustrumieniowe światło LED. Urządzenie może być zasilanie bezpośrednio ze złącza USB lub ładowanej baterii. Pamięć urządzenia to 2 GB karta SD, na której zapisywany jest dźwięk i dane EKG. W dowolnym momencie lekarz ma możliwości zobaczenia zapisanych elektrokardiogramów w ruchu lub formie statycznych obrazów. Zarządzanie aplikacją odbywa się za pomocą intuicyjnych klawiszy funkcyjnych.
Ciekawą funkcją, szczególnie dla lekarzy zajmujących się dydaktyką i prowadzeniem zajęć dla studentów, jest możliwość podłączenia zewnętrznych głośników dzięki którym cała grupa może uczestniczyć w badaniu.Rejestracja fal elektrokardiograficznych odbywa się przez trzy elektrody, jedną umieszczoną na przyłożonej do klatki piersiowej głowicy stetoskopu i dwóch na jego dystalnym końcu dotykanych przez pacjenta palcami obu rąk.
więcej na: www.ekoscope.com
podskórny tag RFID – czyli udany wywiad od pacjenta nieprzytomnego
Opublikowane: 18 marca 2009 Filed under: Inne | Tags: dla pacjenta, Nowe Technologie Dodaj komentarzTechnologia RFID zdobywa co raz większą popularność, nie tylko do znakowania towarów w magazynach, przesyłek w firmach logistycznych czy bydła na pastwiskach. Jak się okazuje jest ona również niezwykle pomocna w stanach zagrożenia życia takich jak śpiączkach hipoglikemicznych czy DKA (cukrzycowa kwasiaca ketonowa).
Zasada działania RFID opiera się na zjawisku indukcji elektromagnetycznej. Transpondery, czyli malutki nadajnik zbudowany z miedzi i silikonu, posiada swój własny unikalny numer. Gdy znajdzie się on w zasięgu pola elektromagnetycznej emitowanego z czytnika, dochodzi do indukcji prądu, zgromadzenie w kondensatorze i wyemitowania zwrotnie informacji z unikalnym numerem – niczym odbicie światła od lustra o unikalnym kształcie.
Firmą, która rozwija medyczne zastosowania RFID w identyfikacji pacjentów jest VeriChip Corp, więcej na: http://www.verichipcorp.com
W medycynie transpondery, inaczej tagi lub chipy RFID – wykorzystywane są do identyfikowania pacjentów. Poniżej jeden z przykładów na działanie takiego rozwiązania:
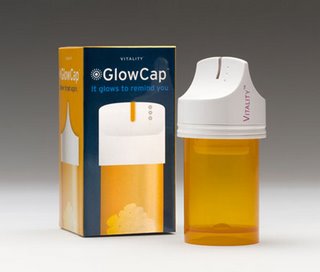
Glowcap CONNECT™ – sposób na zapominalskich pacjentów
Opublikowane: 13 marca 2009 Filed under: Inne | Tags: dla pacjenta, Nowe Technologie, Prywatna Praktyka Dodaj komentarztrafna diagnoza – ważne
przepisanie odpowiedniego leku – jeszcze ważniejsze
pewność, że pacjent stosuje się do zaleceń i regularnie bierze lek – kluczowe!
 O ile dwa pierwsze zależą w zasadzie tylko i wyłącznie od nas, naszych umiejętności i doświadczenia, o tyle na to czy nasz pacjent będzie pamiętał o wzięciu tabletki w zasadzie zbyt wielkiego wpływu nie mamy.
O ile dwa pierwsze zależą w zasadzie tylko i wyłącznie od nas, naszych umiejętności i doświadczenia, o tyle na to czy nasz pacjent będzie pamiętał o wzięciu tabletki w zasadzie zbyt wielkiego wpływu nie mamy.
Jak pokazują badanie, jednym z kluczowych powodów niepowodzenia w terapii chorób przewlekłych jest słaba współpraca z pacjentem (ang. compliance). Nie szukając daleko pominięcie co trzeciej dawki warfaryny czy tiklopidyny oznacza nieefektywną kontrolę INR, a przez to zwiększenie ryzyka incydentu zakrzepowo-zatorowego. Według badań ponad połowa pacjentów przyjmujących leki robi to niezgodnie z zaleceniami lekarza. Zobacz jak wygląda przestrzeganie dawkowania w zależności od choroby pacjenta: compliance.pdf
W odpowiedzi na ten problem powstało inteligentne rozwiązanie Glowcap Connect ™, które łączy w sobie system do przypominania o konieczności przyjęcia leku z podręcznym opakowaniem na tabletki. Poprzez sygnał dźwiękowy i wbudowaną lampę informuje on pacjenta, że nastała pora wzięcia lekarstwa. Alarm jest aktywny tak długo, aż pacjent nie otworzy pudełka i nie wyjmie z niego tabletki.
 Inteligentne opakowanie na leki zbiera informacje o regularności z jaką przyjmowane są tabletki i wysyła je bezpośrednio do lekarza oraz na serwer, skąd w formie cotygodniowych raportów przesyłane są do wiadomości pacjenta.
Inteligentne opakowanie na leki zbiera informacje o regularności z jaką przyjmowane są tabletki i wysyła je bezpośrednio do lekarza oraz na serwer, skąd w formie cotygodniowych raportów przesyłane są do wiadomości pacjenta.
Aktualnie dostępne są dwia opcje inteligentnych pojemników na lekarstwa.
1. GlowCap Solo – idealne gdy przyjmujemy jeden lek – np. aspirynę
2. GlowCap Connect – system, który przypomina o większej ilości leków oraz pozwala na ich pełne monitorowanie online.